更年期に気をつけたい病気/子宮がん ①子宮頸がん
更新日: 公開日:
学ぶ
更年期に、月経不順や不正出血を経験する人は少なくありません。けれども、子宮がんになる人は増加傾向にあり、「更年期の症状だろう」と自己判断してしまうと早期発見の機会を逃してしまう場合があります。そこで、更年期に気をつけたい病気「子宮がん」について、更年期の専門医である東京医科歯科大学の寺内公一先生にお話を伺いました。今回は、子宮の入り口付近にできる30代40代に多い「子宮頸がん」について、次回は、子宮内膜にできる更年期世代に多い「子宮体がん」についてお話しいただきます。正しい知識を身に付けることが、がん予防の第一歩になります。
子宮頸がんはどんな病気?
―子宮頸がんはどのような病気か教えてください。
寺内公一先生(以下、寺内) 子宮がんには、「子宮頸がん(しきゅうけいがん)」と「子宮体がん(しきゅうたいがん)」の2種類あり、子宮の入り口付近にできるのが「子宮頸がん」、子宮内膜にできるのが「子宮体がん」です。どちらも子宮にできるがんですが、両者は性格が大きく異なります。子宮体がんについては、次回お話しします。
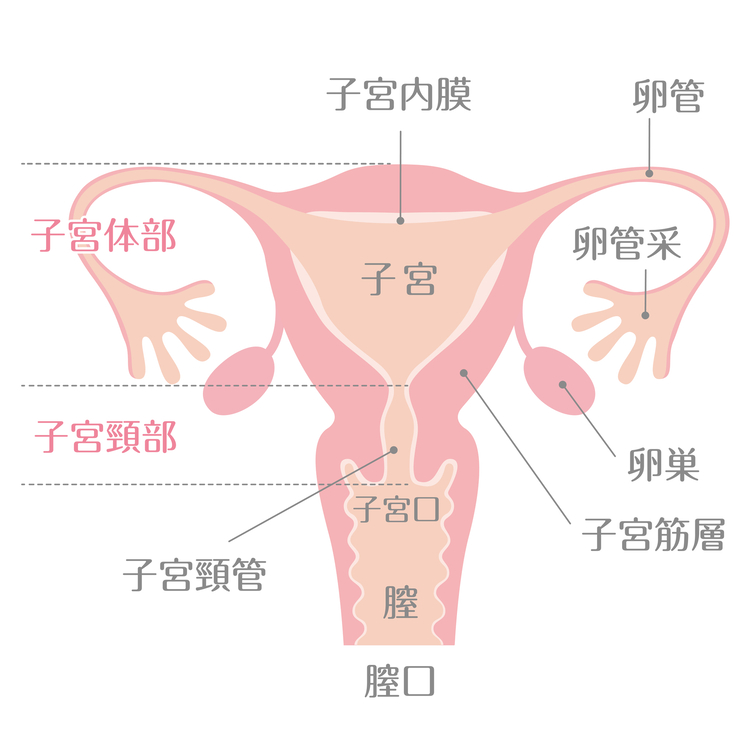
子宮頸がんは、子宮頸部の表面を覆う扁平上皮細胞ががん化する「扁平上皮がん(へんぺいじょうひがん)」と、子宮頸管の腺の内側を覆っている粘膜ががん化する「腺がん(せんがん)」に分けられます。
子宮頸がんの8割は、扁平上皮がんで、そのほとんどは、ヒトパピローマウイルス(HPV)※の感染によって生じます(まれにヒトパピローマウイルス以外の原因で子宮頸がんになることがあります)。
ヒトパピローマウイルスは性行為で感染しますので、子宮頸がんは、性交経験のある女性なら、誰にでも発症する可能性がある疾患です。そのため、性行為を経験する前の10代にワクチンを打ち、それ以降は定期的に子宮頸がん検診を受けて、無症状のうちに、早期にがんを見つけることが大切です。
ヒトパピローマウイルスそのものは、ごくありふれた身近なウイルスです。イボができるときの原因ウイルスで、感染すること自体はよくあることです。全女性の8割が生涯に一度は感染するといわれています。
ヒトパピローマウイルスは、通常は体の免疫反応によって、自然に排除されますが、なかにはそのまま留まり続けるものがあります。発がん性の高いハイリスクタイプのものに感染すると、時間をかけて細胞ががん化し、肛門、外陰、腟、陰茎、咽頭などにできる、さまざまながんの原因となります。
ヒトパピローマウイルスが関係しているがんは、女性は子宮がんが一番多く、男性は肛門がん、中咽頭がんが多いと報告されています。
―ヒトパピローマウイルスによって、男性もがんになるのですね。知りませんでした。
※子宮頸がんの原因は、長らく明らかになっていませんでしたが、ドイツのウイルス学者ハラルド・ツァ・ハウゼン氏によって、1982年に子宮頸がんのほとんどが、HPV感染によって生じることが発見されました。同氏はこの功績により、2008年ノーベル医学生理学賞を授与されました。
子宮頸がんにかかる人はどれくらいいる?
ーどれくらいの方が子宮頸がんにかかっているのですか?
寺内 日本では、毎年約1万人の女性が子宮頸がんと診断され、約3,000人の方が亡くなっています。
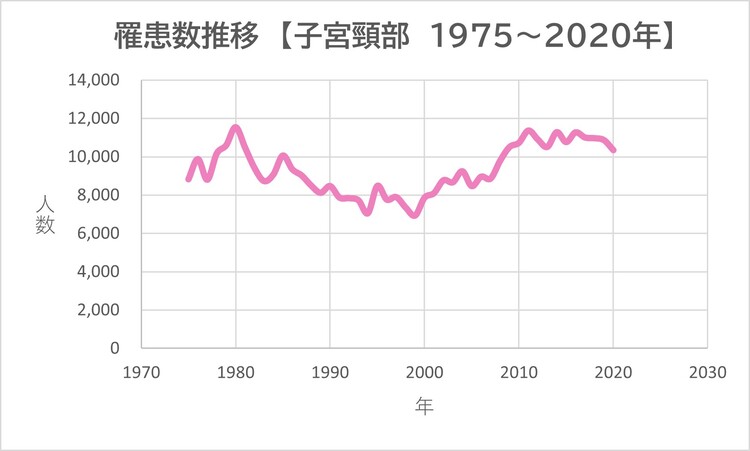
(1975~2015年)データソース 地域がん登録全国推計値
出典 国立がん研究センターがん情報サービス「がん統計」(全国がん罹患モニタリング集計〈MCIJ〉)
(2016~2020年)データソース 全国がん登録
出典 国立がん研究センターがん情報サービス「がん統計」(全国がん登録)
をもとに、グラフは編集部が作成
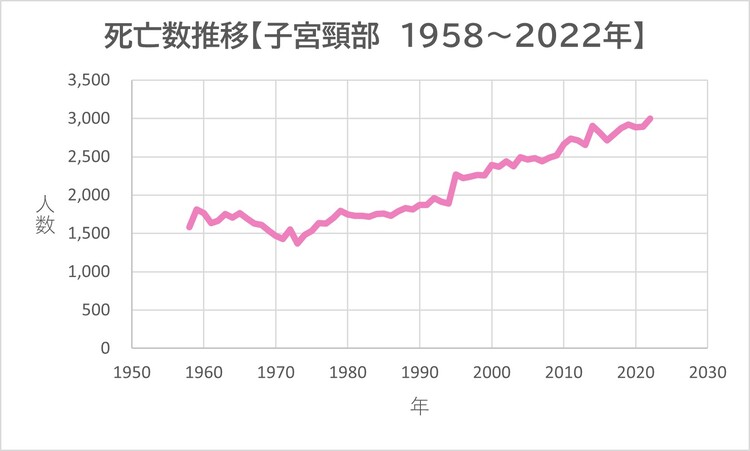
データソース 人口動態統計(厚生労働省大臣官房統計情報部)
出典 国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)
をもとに、グラフは編集部が作成
―「年齢別罹患率」を見ると、30代40代を頂点に、若い方が多い印象です。
寺内 はい。子宮頸がんは、ウイルスに感染してから、いつくかの段階を踏んで、10年~20年かけて、ゆっくり静かに進行します。近年は、性交年齢の低下とともに、発症する年齢が低下しています。
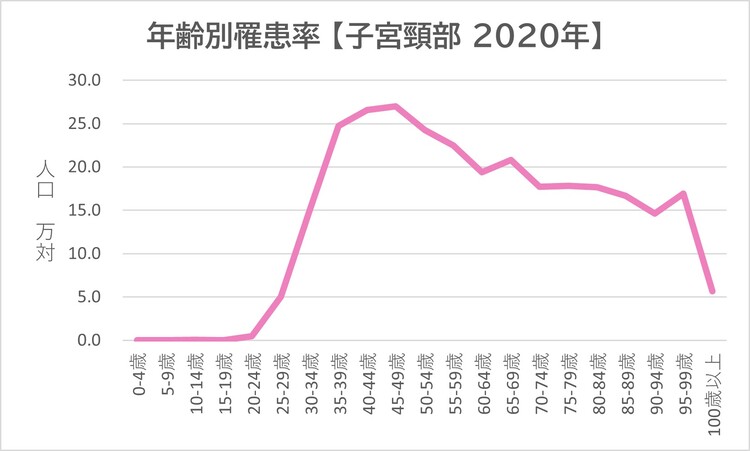
データソース 全国がん登録
出典 国立がん研究センターがん情報サービス「がん統計」(全国がん登録)
をもとに、グラフは編集部が作成
子宮頸がんは予防と早期発見が大切です
―「HPVワクチン」という言葉を見聞きすることがあります。発がん性の高いヒトパピローマウイルスの感染を予防するのが「HPVワクチン」なのでしょうか。
寺内 はい。子宮頸がんは、HPVワクチンが実用化され予防できるようになりました。世界的には、次の世代で撲滅が目指せるといわれています。けれどもそうしたことをまだ知らない方も多いと思いますので、この機会に多くの方に知っていただければと思います。
ヒトパピローマウイルスには、200種類以上のタイプがありますが、現在、そのなかの約15種類が、発がん性の高いハイリスクタイプということが分かっています。特に16型と18型の2種類は、子宮頸がんの原因の50~70%を占めるといわれています。
―HPVワクチンは数種類あると聞きます。違いを教えてください。
寺内 国内で承認されているHPVワクチンには、対象となるウイルスの型によって2価、4価、9価の3種類があります。
2価ワクチンは、16型と18型の感染を防ぐことができます。
4価ワクチンは、16型、18型に加え、6型と11型の感染も防ぐことができます。6型と11型は低リスクタイプで、尖圭コンジローマの原因となります。
9価ワクチンは、16型、18型、6型、11型に加え、31型、33型、45型、52型、58型の感染も防ぎますので、子宮頸がんの原因の80~90%を防ぐことができます。どのワクチンを接種するかは、医療機関で相談しましょう。
接種は、基本的に半年間に3回行います。HPVワクチンの定期接種の対象者は小学校6年生~高校1年生相当の女性で、公費(無料)で受けることができます。
公費でのHPVワクチンの接種を逃した方で、1997~2005年度生まれの方は、「キャッチアップ接種」の対象になっていますので、公費で受けることができます。
―キャッチアップ接種に期限はありますか?
寺内 公費でキャッチアップ接種が受けられる期間は、令和4(2022)年4月~令和7(2025)年3月末までの3年間です。
―2025年の3月末に終了するということは、もう1年を切っていますね。接種は、基本的に半年間に3回行うということですから、キャッチアップ接種の対象の方は、その期間も考えて早めに接種したいですね。
※子宮頸がんの撲滅に向けて、世界保健機関(WHO)はHPVワクチンの接種を推奨しています。2023年11月時点では、140カ国が国の公的な予防接種にHPVワクチンを導入しています。カナダ、イギリス、オーストラリアでの接種率は約8割となっています。
HPVワクチンは30代40代の人も接種できる?
―公費でのHPVワクチン(定期接種)の対象ではない30代40代の人も、自費で接種できますか?
寺内 できます。当院の更年期外来を受診されている患者さんからも、「今からでも接種できますか?」と聞かれることがあります。ただし、自費で接種することになりますので、2価ワクチンと4価ワクチンの場合は、3回接種で約5万円、9価ワクチンは3回接種で約10万円と、高額な費用がかかります。
男性のワクチン接種費用の助成も増えています
ー男性もHPVワクチンを受けられると聞きました。
寺内 受けられます。HPVワクチンは女性向けのもの、というイメージがあると思いますが、男性もヒトパピローマウイルスが関係するがんがあり、肛門がん、中咽頭がん、陰茎がんにかかることがあります。ただし、男性は任意接種になるため、高額な費用がかかります。そうしたことから、近年、男性の接種費用を助成する自治体が増えています。男性の任意接種費用の助成の対象は、小学6年生から高校1年生相当の男性です。
―そうなのですね。知りませんでした。経済的な負担が少なくなるのは助かります。自分が暮らす市区町村にHPVワクチンの男性の助成制度があるか、自治体に問い合わせたり、ホームページなどで確認したりすることが大事ですね。
| HPVワクチンは、一時期、積極的な勧奨が差し控えられていましたが、現在は積極的に勧められています。詳しい説明は厚生労働省のWEBサイトで確認することができます。 ▼HPVワクチンに関するQ&A|厚生労働省 (mhlw.go.jp) ▼HPVワクチンの接種を逃した方へ~キャッチアップ接種のご案内~|厚生労働省 (mhlw.go.jp) |
子宮頸がん検診ではどのようなことをするの?
―子宮頸がんの予防には、ワクチン接種と併せて、もう一つ、定期的な子宮頸がん検診が大事というお話でした。なぜ、検診が大事なのでしょう?
寺内 子宮頸がんは、子宮体がんと異なり、初期症状がほとんどありません。不正出血などの症状が現れたときには、かなり進行していることがあります。そのため、20代からは、定期的に子宮がん検診を受けて、無症状のうちに、早期にがんを見つけて治療することが大切になります。
―子宮頸がん検診はどこで受けられますか?
寺内 婦人科で受けることができます。各市区町村や健康保険組合では、基本的に20歳以上の女性を対象に、2年(或いは1年)に1度のペースで子宮がん検診(子宮頸がん検診)を行っています。費用の補助があれば、無料か数百円の負担で受けることができます。自費の場合は5,000円程かかることが多いようです。
―無料か数百円の負担で子宮がん検診が受けられるのは嬉しいですね。一般的な子宮がん検診は、子宮頸がんの検診なのですか?
寺内 はい。子宮がん検診のほとんどは、子宮頸がんのみの検診になります。子宮体がんの検診を受けたい場合は、その旨を伝えて検査する必要があります(費用も変わります)。
―子宮がん検診ではどのようなことをするのですか?
寺内 問診と内診に加えて、細胞診をします。細胞診は、子宮頸部の細胞をこすり取り、顕微鏡で剥奪した細胞を観察する検査です。細胞をこすり取る時間は1分ほどで終わり、基本的に痛みはありません。
―なぜこすり取った細胞で、がんが分かるのですか?
寺内 子宮頸がんは、基底層というところにウイルスが感染し、それが徐々に広がっていき、中間層から上の層へと、正常な細胞ががん細胞に置き換わっていきます。
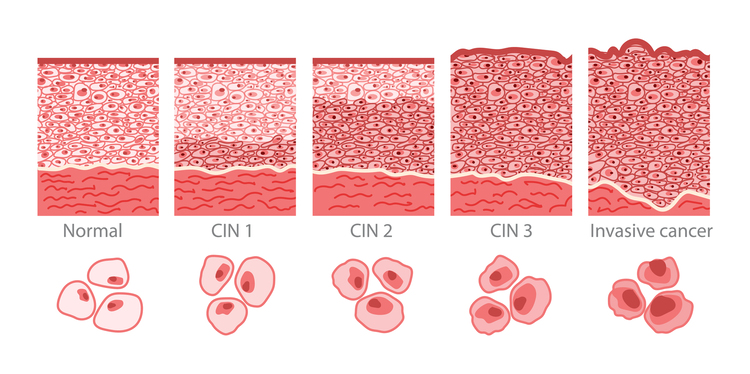
ですので、細胞診では細胞がどれくらい変化しているかを診ます。正常な細胞の形や色はそろっていますが、異常がある場合は不ぞろいです。
また、細胞に異常があれば、HPV検査(HPV16型、18型など、ハイリスクタイプのヒトパピローマウイルスに感染しているかを確認する検査)も行います。細胞診で軽度から中程度の異常が見られる場合は、精密検査(組織診)を行います。
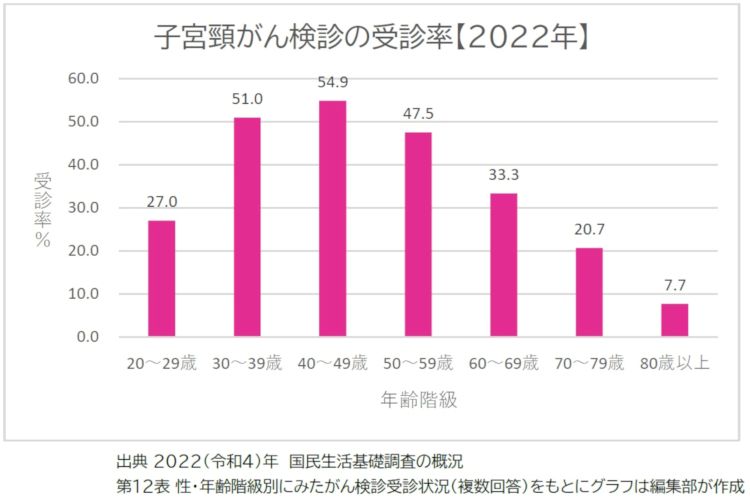
―子宮がん検診はどれくらいの人が受けているのでしょうか。
寺内 日本の子宮がん検診の受診率は高いとは言えません。少しずつ増えていますが、特に20代の受診率が低くなっています。日本では、30代までに子宮頸がんの治療で子宮を失う方が、1年間に約1,000人いると報告されています。早期発見のためにも、20歳を過ぎたら、子宮がん検診を積極的に受けてほしいと思います。
子宮頸がんの初期症状は?
―子宮頸がんの初期症状は、ほとんどない、ということでしたが、自分で早期に気づくことは難しいでしょうか。
寺内 難しいと思います。子宮頸がんは、初期症状がほとんどなく静かに進行します。がんが進行すると、性交時に出血が見られるようになり、さらに広がると、性交時以外にも不正出血が見られます。けれども、その出血が、がんによるものだと自分で判断することは難しいと思います。ですので、ワクチンで感染予防をし、子宮がん検診で、がんが広がる前の無症状のうちに、早く見つけることが大事なのです。
子宮頸がんの治療について
―子宮頸がんの治療について教えてください。
寺内 基本的な治療法には、手術療法、放射線療法、化学療法(抗がん剤療法)があります。
異形成というがんになる手前の状態の場合は、その部分を円錐形に切り取る円錐切除術を行います。ごく初期の場合は、子宮のみを摘出する単純子宮全摘術を、がんが広がって進行している場合は、子宮を摘出し、子宮の周囲も広く切除する広汎子宮全摘術を行います。
子宮の周囲の切除範囲は、がんの広がりやどれくらい進行しているかによって異なります。切除する範囲が広くなるほど、子宮の周りにある臓器や神経を傷つけてしまいますので、術後に排尿困難やリンパ浮腫といった後遺症が残りやすくなります。また、腟を長めに切り取るため、性交障害も起こりやすくなります。
がんが進行して手術ができない場合は、放射線療法と化学療法(抗がん剤療法)を同時に行います。
―子宮頸がんは、初期症状がなく、自分で自覚することが難しい病気ということがよく分かりました。ワクチン接種や子宮がん検診の大切さは、自分たち世代だけでなく、次世代の人にも伝えていきたいです。今回も貴重なお話をありがとうございました。
<この記事を監修いただいた先生>

寺内 公一 先生
東京医科歯科大学大学院医歯学総合研究科茨城県地域産科婦人科学講座教授
▼詳しいプロフィールを見る
<インタビュアー>

満留 礼子
ライター、編集者。暮らしをテーマにした書籍、雑誌記事、広告の制作に携わる傍ら、更年期のヘルスケアについて医療・患者の間に立って考えるメノポーズカウンセラー(「NPO法人 更年期と加齢のヘルスケア」認定)の資格を取得。更年期に関する記事制作も多い。




















